Arthroscanner de l’épaule
Arthroscanner
de l’épaule
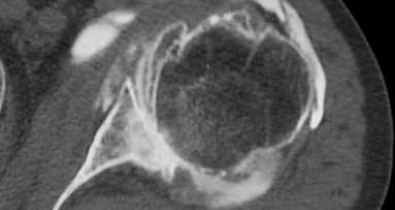
Vous devez passer un arthroscanner
Madame, Monsieur,
Votre médecin vous a proposé un examen radioscanographique. Il sera pratiqué avec votre consentement. Vous avez en effet la liberté de l’accepter ou de le refuser.
Une information vous est fournie sur le déroulement de l’examen et de ses suites.
Le médecin radiologue est qualifié pour juger de l’utilité de cet examen pour répondre au problème diagnostique que se pose votre médecin. Toutefois, il se peut que cet examen ne donne pas toutes les réponses.
Il est très important que vous répondiez bien aux questions qui vous seront éventuellement posées sur votre état de santé ainsi que sur les médicaments que vous prenez (liste écrite des médicaments). Certains traitements doivent en effet être modifiés ou interrompus pour certains examens d’imagerie.
N’oubliez pas de vous munir de vos anciens examens pour une comparaison et surtout de respecter les recommandations qui vous sont faites.
Le scanner utilise des rayons X
En matière d’irradiation des patients, aucun risque n’a pu être démontré chez les patients compte tenu des faibles doses utilisées et des précautions prises pour limiter au strict minimum la zone examinée. A titre d’exemple, un cliché radiographique simple correspond en moyenne à l’exposition moyenne naturelle (soleil) subie lors d’un voyage de 4 heures en avion.
Toutefois, pour les femmes enceintes, des précautions doivent être prises systématiquement : c’est pourquoi il est important de signaler si vous pouvez être dans ce cas.
De quoi s’agit-il ?
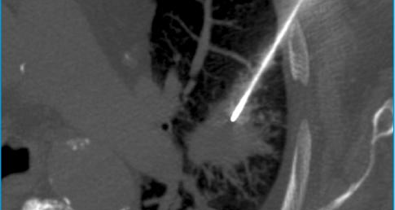
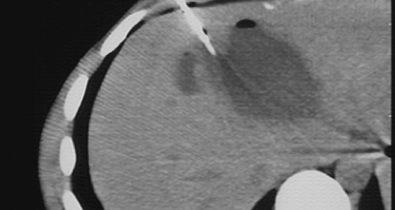
Cet examen consiste à injecter à l’aide d’une aiguille un liquide iodé à l’intérieur d’une articulation. Des clichés radiographiques et un scanner permettent ensuite d’étudier le contenu de l’articulation.
Le déroulement de l’examen
L’examen se fait en position allongée.
Après anesthésie locale à la crème EMLA, la peau est d’abord désinfectée.
La piqûre est un moment un peu désagréable de l’examen. L’injection du liquide iodé dans l’articulation ne provoque tout au plus que des douleurs modérées et très passagères. Après avoir retiré l’aiguille, votre articulation sera placée dans différentes positions et on prendra plusieurs clichés.
L’arthrographie peut être complétée immédiatement par un scanner de l’articulation. Ceci ne nécessitera pas de deuxième piqûre.
Quelles complications pourraient survenir pendant l’examen?
Il est rarissime qu’un liquide iodé injecté dans une articulation déclenche des réactions allergiques. De plus, celles-ci sont le plus souvent sans conséquence.
Quelles complications pourraient survenir après l’examen ?
Toute intervention sur le corps humain, même conduite dans des conditions de compétence et de sécurité maximales, comporte un risque de complication.
Comme pour toute ponction, il existe un très faible risque d’infection. Nous prenons, bien entendu, toutes les précautions nécessaires pour l’éviter. Des douleurs, un gonflement de l’articulation, de la fièvre dans les jours suivant l’examen doivent vous alerter. Il faut alors nous appeler sans délai, car il peut être urgent de vous donner un traitement.
Résultats :
Un premier commentaire pourra vous être donné juste après l’examen. Il ne s’agira là que d’une première approche, car les images doivent être ensuite analysées plus en détail par le médecin radiologue. Le compte-rendu écrit sera disponible dans les meilleurs délais.
Ce que vous devez faire
Avant l’examen répondez attentivement aux questions suivantes :
Avez-vous des risques particuliers de saigner ?
Avez-vous une maladie du sang ou des saignements fréquents ou prolongés (du nez par exemple) ?
oui / non
Prenez-vous un traitement fluidifiant le sang (anticoagulant ou anti-agrégant plaquettaire type Aspirine, Asasantine, Kardegic, Persantine, Plavix, Previscan Sintrom, Solupsan, Ticlid …), ou tout simplement souvent de l’Aspirine contre le mal de tête ?
oui / non
Dans ce cas, il sera nécessaire d’arrêter ce traitement avant l’examen : nous vous préciserons combien de temps.
Etes-vous allergique ?
à certains médicaments ou pommades, ou êtes-vous asthmatique ?
oui / non
Avez-vous mal toléré un examen radiologique ?
oui / non
Avez-vous eu récemment une infection (fièvre, mal de gorge) ou des soins dentaires ?
oui / non
Etes-vous enceinte ou susceptible de l’être ? Allaitez-vous ?
oui / non
– la demande de votre médecin (ordonnance, lettre….)
– tous vos résultats d’analyses de sang,
– le dossier radiologique en votre possession (radiographies, échographies, scanners, IRM …)
– la liste écrite des médicaments que vous prenez.
Avant de vous rendre à l’examen :
Il est recommandé de bien se laver la peau, à l’endroit de l’articulation, avec un savon liquide désinfectant par exemple. Mais surtout il ne faut pas raser la peau.
Pour l’examen :
Le jour de l’examen, vous pouvez manger normalement.
Pour être plus à l’aise, il est conseillé d’aller aux toilettes avant la ponction.
Après l’examen :
Limitez les mouvements de votre articulation durant les 24 heures suivantes pour éviter la survenue de douleurs ou d’un épanchement (gonflement).
Interrompez le sport et la kinésithérapie pendant 48 heures.
Si besoin, reprenez contact avec votre radiologiste en téléphonant au 03 28 28 10 22
Il est normal que vous vous posiez des questions sur l’examen que vous êtes amené à passer. Nous espérons y avoir répondu. N’hésitez pas à nous interroger à nouveau pour tout renseignement complémentaire.